Quelles nouveautés et autres innovations en fécondation in vitro ?



Quelles nouveautés et autres innovations en fécondation in vitro ?
Docteur Brami, quelle est la place de l’Assistance Médicale à la Procréation (AMP) à l’Hôpital Américain de Paris (HAP) ?
L’HAP a développé depuis 1984 une expertise incontestée dans le domaine de la prise en charge de l’infertilité. Après la naissance de Louise Brown, premier bébé né par fécondation in vitro (FIV) en 1978, l’équipe de médecins gynécologues et biologistes de la reproduction a été une des premières en France dans le domaine de la fécondation in vitro. Après la FIV, l’introduction des techniques de micro-injections intra-ovocytaires (ICSI) a ouvert la voie à la prise en charge des infertilités masculines. Le service d’AMP de l’Hôpital Américain de Paris a été à l’origine, après traitements par ICSI, des premières grossesses et naissances en 1994.
De combien de médecins se compose l’équipe médicale ?
Elle comporte quatorze médecins gynécologues spécialisés en médecine et chirurgie de la reproduction. L’équipe biologiste comprend deux biologistes de la reproduction, les Docteurs Frida Entezami et Karine Pessah, épaulées par une spécialiste embryologiste et sept techniciennes de laboratoire. Deux médecins et chirurgiens andrologues, spécialistes de l’infertilité masculine, font également partie de l’équipe médicale. Avec une moyenne d’âge de prise en charge des patients de 37,6 ans, l’offre médicale couvre tous les domaines de l’infertilité, féminine ou masculine, et ce dans le cadre de la loi de bioéthique et de l’agrément de l’agence de biomédecine.
Quelles sont les principales pathologies prises en charge ?
Chez la femme, les troubles de l’ovulation, notamment les syndromes d’ovaires polykystiques et les insuffisances ovariennes, et les pathologies tubaires. La prise en charge de l’endométriose est une des préoccupations majeures, spécialement dans le service de fécondation in vitro. L’endométriose est une affection gynécologique qui se définit par la prolifération de glandes de l’endomètre qui tapissent la cavité utérine, en dehors de l’utérus. Cette prolifération peut intéresser tous les organes voisins de l’utérus, à savoir les ovaires, le vagin, le rectum, la vessie ou encore les intestins. Ces locations ont comme conséquence majeure, soit des phénomènes douloureux intenses, soit un problème d’infertilité féminine.
Cette pathologie atteint entre 5 à 10 % des femmes et on estime à environ 15 à 20 % le pourcentage de patientes présentant un problème d’infertilité lié à l’endométriose.
« De ce fait l’endométriose est une pathologie qui nécessite une prise en charge multidisciplinaire »… dîtes-vous. A cet effet, l’Hôpital Américain de Paris dispose de services spécialisés en gynécologie médicale, chirurgie gynécologique, urologique ou digestive, imagerie pelvienne, services référents dans le diagnostic et le traitement de l’endométriose. L’endométriose, lorsqu’elle est responsable d’infertilité, représente près de 20% des traitements de fécondation in vitro. Des réunions de concertation pluridisciplinaires étudiant chaque dossier de façon personnelle, permettent d’offrir à la femme et au couple les moyens médicaux et chirurgicaux les plus adaptés à leur problème d’infertilité.
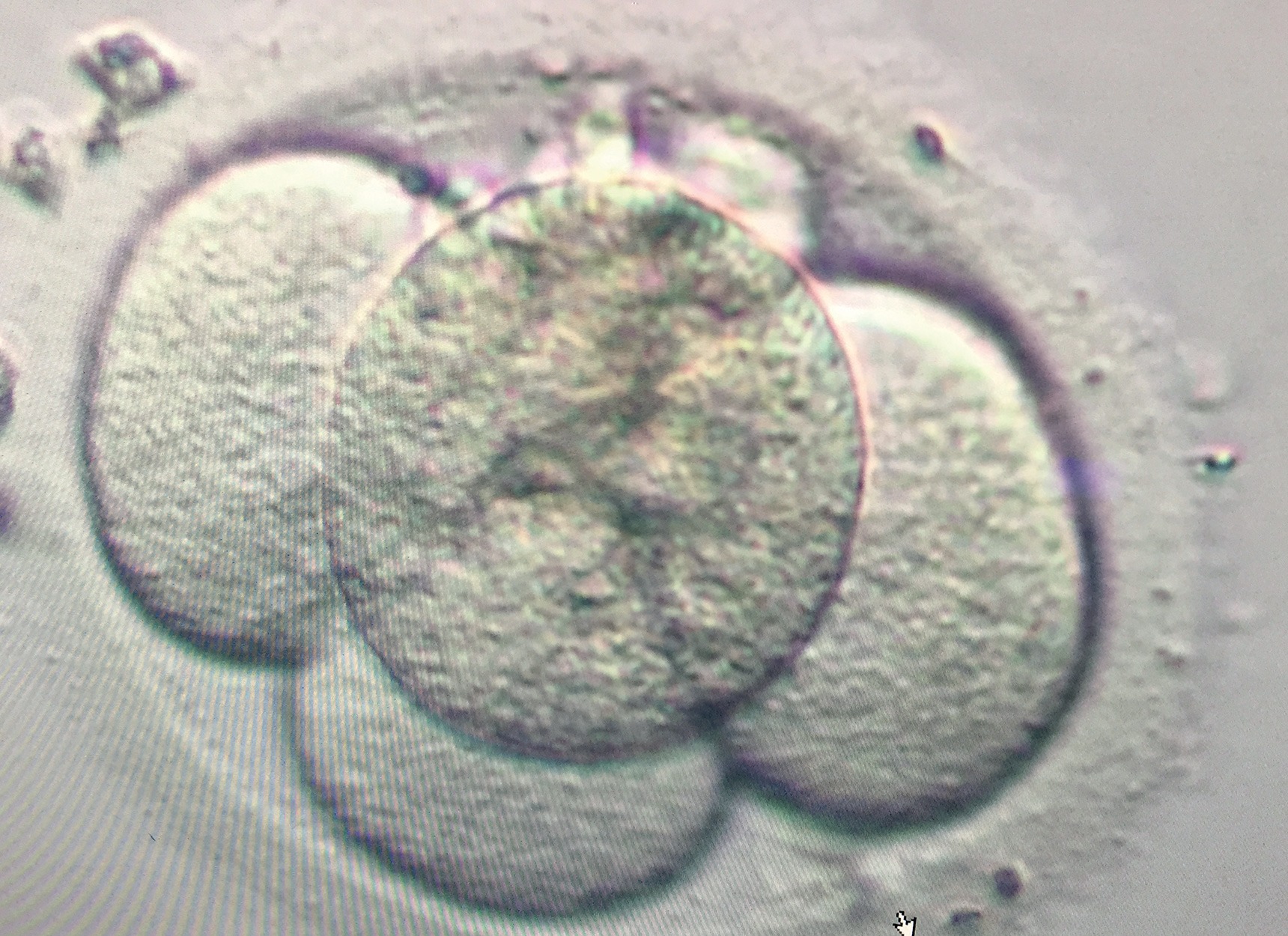 Embryon au deuxième jour de développement in vitro.
Embryon au deuxième jour de développement in vitro.
Et chez l’homme, comment la prise en charge se définit-elle ?
Elle couvre toutes les anomalies de la spermatogénèse depuis les formes modérées d’oligo-asthéno-spermie jusqu’aux formes les plus graves d’anomalies spermatiques, et notamment les azoospermies. Des conseils génétiques ou des consultations pré-conceptionnelles sont également à la disposition des couples, leur offrant une information la plus complète.
Quels sont les avantages pour les couples d’être suivis en fécondation in vitro à l’HAP ?
Le laboratoire de FIV est agréé par la Sécurité Sociale et l’Agence de Biomédecine, ce qui permet un remboursement à 100 % des frais en termes de médicaments et du coût de laboratoire de FIV. Le suivi du couple tant en consultation que dans le déroulement du traitement médical (suivi de l’induction d’ovulation, de la ponction des ovaires, du transfert embryonnaire…) est réalisé par un médecin référent en collaboration avec les biologistes du laboratoire d’AMP. Une information complète est fournie aux couples à l’aide d’une plaquette d’information sur le déroulement de l’AMP et du site Internet de l’Hôpital Américain. Une réunion d’information a lieu de façon mensuelle dans l’amphithéâtre de l’Hôpital, réunion à laquelle participent des biologistes responsables du service, deux médecins gynécologues et une psychologue. Lorsque le dossier médical et administratif est complet, la réalisation de la FIV est rapide avec un délai d’attente variant entre deux à trois mois. Des réunions multidisciplinaires réunissant tous les membres de l’équipe médicale et biologique se tiennent deux fois par mois, et permettent la discussion des dossiers et la prise en charge la plus adéquate et personnalisée du dossier de chaque couple.
En quoi l’accompagnement psychologique de l’infertilité est-elle une avancée majeure ?
Si la médecine et les traitements proposent des solutions adaptées, il ne faut surtout pas négliger les aspects psychologiques et de bien-être des personnes qui le vivent. C’est pourquoi, l’Hôpital Américain a décidé, depuis plusieurs années, de s’associer à la thérapeute et coach Déborah Schouhmann Antonio, spécialiste de l’accompagnement en parcours de procréation médicale assistée. Pas de recettes miracles mais des outils comme la parole, le coaching et la thérapie. L’idée est de pouvoir offrir aux patients (en groupe, en individuel ou en couple) d’avoir un accompagnement sur mesure pour mieux vivre et comprendre les traitements, préserver leur couple ou encore retrouver confiance et estime de soi (dans un parcours qui fait vaciller ses certitudes).
Et si la FIV n’aboutit pas ?
L’accompagnement permet aussi de réfléchir aux différentes options : adoption, don d’ovocytes ou de sperme. Et d’apprendre à mieux gérer le stress, les doutes et les peurs. Un temps de parole en groupe est également proposé à travers des réunions mensuelles permettant aux couples en parcours de PMA de confronter leurs expériences et partager avec d’autres personnes leurs questionnements, leurs doutes. C’est un temps de parole collectif en petit groupe, sans jugement, où la convivialité et la bienveillance sont à l’honneur ! « Je me considère comme une béquille pour nos patients », nous rapporte Déborah. « Ces accompagnements doivent permettre aux patients d’être mieux armés pour comprendre leur parcours et le vivre de la meilleure manière possible, mais aussi de fluidifier les relations entre médecins et patients ! »
Les innovations technologiques sont-elles la clé des avancées et des succès en assistance médicale à la procréation, telle la vitrification embryonnaire ?
La vitrification embryonnaire est une procédure qui permet une congélation ultra-rapide de l’embryon, au contraire des méthodes classiques de « congélation lente ». Cette technique offre des résultats excellents en termes de survie embryonnaire après dévitrification minimisant ainsi le risque de « perte embryonnaire » après décongélation. Cette avancée technologique importante sur le plan biologique a modifié nos prises en charge de certains cas cliniques délicats permettant de réduire des risques liés à l’hyperstimulation ovarienne, les effets délétères d’une exposition trop importante aux hormones œstrogènes par l’oestradiolémie, l’élévation prématurée de la progestérone lors des traitements d’induction d’ovulation.
Ainsi, la vitrification embryonnaire (par congélation de tous les embryons, appelés freeze all) a permis un transfert secondaire de l’embryon avec d’excellents résultats en termes de grossesse.
Que signifie l’étude par embryoscope du développement embryonnaire ?
L’Hôpital Américain s’est récemment doté d’un incubateur de type « TIME-LAPSE ». Cette technologie permet, par une animation vidéo réalisée par une série de photographies de l’embryon prise à intervalles réguliers, de suivre la cinétique de division embryonnaire. On peut ainsi observer l’évolution de l’embryon sans l’extraire de l’incubateur « classique » et donc sans perturber l’environnement de la culture cellulaire (température, concentration en oxygène). Les informations recueillies sont d’une extrême précision, indiquant la cinétique exacte des divisions cellulaires, des degrés de fragmentation, du stade de fécondation précoce (J1 après recueil ovocytaire) au stade avancé de développement embryonnaire (stade blastocyste J5 après le développement embryonnaire, dont le potentiel d’implantation dans l’utérus est meilleur). L’équipe biologique de l’Hôpital Américain est en train de « construire » en fonction des algorithmes retenus, son propre modèle prédictif, ce qui améliorera le choix de l’embryon à transférer, permettant aux couples de réaliser au mieux leur projet parental.
Quelle est la prise en charge des échecs en assistance médicale à la procréation ?
De nombreux progrès ont été réalisés en AMP mais, de façon globale, seuls environ 20 % des embryons replacés aboutissent à la naissance d’un enfant.
Ainsi, en 2016, les données épidémiologiques ont rapporté que 25.614 naissances ont eu lieu en France pour 151.611 traitements d’assistance médicale à la procréation, incluant insémination avec sperme de conjoint et fécondation in vitro. Une grande partie des échecs peut être imputable à l’embryon lui-même, souvent lié à la qualité ovocytaire dépendant elle-même de l’âge de la femme. Dans le cadre des échecs de transfert embryonnaire après vitrification, des examens sont réalisés en collaboration avec le Professeur Samir Hamamah (CHU Montpellier, Département de Biologie de la Reproduction, France – INSERM U1203). Celui-ci a mis au point un test qui identifie des marqueurs de la réceptivité de l’endomètre, en analysant le profil transcriptomique de l’endomètre (window implantation test). Toujours dans le cadre des échecs d’implantation embryonnaire, Le service d’AMP propose également des études de la réceptivité immunitaire de l’endomètre (matrice-lab). En effet, le Docteur Nathalie Ledee a retrouvé des marqueurs immunitaires de l’endomètre à partir de biopsies de la muqueuse utérine.
Conclusion
Le service d’assistance médicale à la procréation de l’Hôpital Américain de Paris a une expertise reconnue sur le plan national dans la prise en charge de l’infertilité du couple. Elle est réalisée de façon pluridisciplinaire et offre aux couples une écoute et une information personnalisées. Les services cliniques et le laboratoire d’AMP bénéficient d’une double accréditation, française et américaine, ce qui garantit aux couples des conditions de sécurité et de qualité optimales. Les membres du service d’AMP organisent de façon annuelle un symposium reconnu sur le plan national et participent à plusieurs congrès internationaux permettant ainsi une mise à jour actualisée de leurs connaissances au service des patients.
Propos recueillis par Monique Delanoue
Accueil » Actualités » Docteur Charles Brami